Khô khan
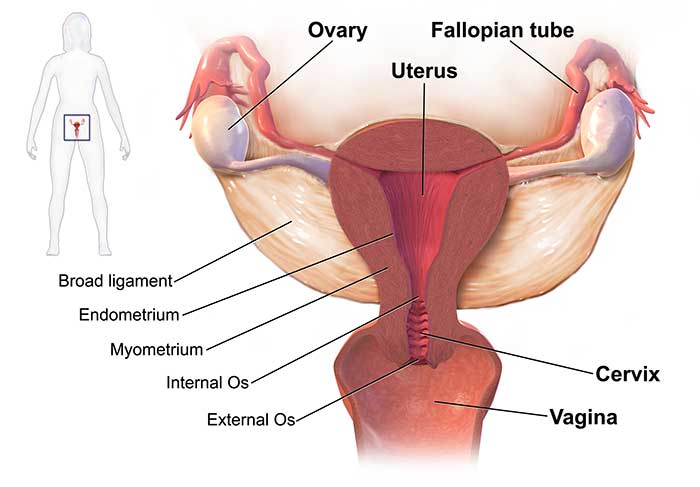
Thay đổi mức sinh với tuổi tác
Tin đáng ngạc nhiên cho cả nam và nữ: đồng hồ sinh học của bạn đã được ticking cho lâu hơn bạn nghĩ. Kết quả của các nghiên cứu gần đây cho thấy khả năng thụ thai bắt đầu giảm ở phụ nữ vào khoảng 27 tuổi và ở nam giới ở độ tuổi 35. Nhưng tin tức không phải là xấu; thời kỳ màu mỡ (hoặc cửa sổ mở để thụ thai) trong chu kỳ của một người phụ nữ vẫn giữ được độ dài như nhau giữa tuổi 19 và 39.
Nghiên cứu, được xuất bản trong số ra tháng 5 năm 2002 của tạp chí Sinh sản con người , liên quan đến 782 cặp vợ chồng Châu Âu thực hành phương pháp ngừa thai nhịp điệu. Phụ nữ ghi lại nhiệt độ cơ thể hàng ngày, những ngày họ quan hệ tình dục, và những ngày chảy máu kinh nguyệt của họ. Sinh đẻ được đo bằng xác suất mang thai trong mỗi chu kỳ kinh nguyệt.
Phân tích kết quả cho thấy phụ nữ dưới 27 tuổi có nguy cơ mang thai cao hơn 50% trong chu kỳ kinh nguyệt, giả sử bạn tình của họ cùng lứa tuổi và họ đã quan hệ tình dục trước khi rụng trứng hai ngày, đây là thời điểm tốt nhất để thụ thai. Xác suất này đã giảm xuống đáng kể ở tuổi 27. Phụ nữ tuổi từ 35-39 gần như là 50% ít có khả năng mang thai trong một chu kỳ hơn phụ nữ dưới 27 tuổi.
Các nhà khoa học đã suy đoán rằng sự giảm sinh của phụ nữ theo tuổi tác là kết quả của một giai đoạn màu mỡ ngắn trong chu kỳ kinh nguyệt. Tuy nhiên, kết quả của nghiên cứu này cho thấy đây không phải là trường hợp. Đối với phụ nữ từ 19-39 tuổi, thời gian sinh đẻ (khi cơ hội thụ thai lớn hơn 5%) xảy ra trong 6 ngày trước khi rụng trứng.
Các nhà nghiên cứu cũng phát hiện phụ nữ 35 tuổi có bạn tình cùng độ tuổi 29% có khả năng mang thai trong ngày thụ thai nhiều nhất, trong khi đó phụ nữ 35 tuổi và bạn tình 5 tuổi chỉ có 18% có khả năng mang thai. Điều này cho thấy mức sinh của nam giới bắt đầu giảm trong những năm cuối của thập kỷ 30. Các nhà nghiên cứu cho biết nhiều lý do có thể gây ra sự giảm này, bao gồm các khiếm khuyết di truyền trong tinh trùng hoặc sự thay đổi cấu trúc trong tinh hoàn và tuyến tiền liệt.
Các chuyên gia nói rằng nghiên cứu này không phải là một nguyên nhân gây ra báo động. Kết quả cho thấy mức độ suy giảm trung bình của độ phì ở tuổi phụ nữ và nam giới. Ở bất kỳ độ tuổi nào, tuy nhiên, mức sinh rất khác nhau giữa các cá nhân. Nói chung, khi phụ nữ ở độ tuổi này, họ nên chờ đợi để có thể mang thai lâu hơn so với khi họ còn nhỏ.
Thụ tinh trong ống nghiệm có thể gây dị tật bẩm sinh, cân nặng khi sinh thấp
Đã 24 năm kể từ khi đứa bé chào đời với sự trợ giúp của việc thụ tinh trong ống nghiệm (IVF), đưa hy vọng cho hàng ngàn cặp vợ chồng không có con. Chỉ trong năm 1999, hơn 30.000 trẻ sơ sinh được sinh ra ở Mỹ với sự trợ giúp của công nghệ sinh sản nhân tạo (ART), bao gồm IVF. Kể từ đó, khoảng 300.000 trẻ IVF đã được sinh ra trên toàn thế giới. Nhưng cách cách mạng để vượt qua vô sinh này không phải là không có rủi ro. Hai nghiên cứu mới được công bố vào ngày 7 tháng 3 năm 2002, vấn đề Tạp chí Y học New England cho thấy rằng trẻ sơ sinh ART có nhiều khả năng được sinh ra với dị tật bẩm sinh và trọng lượng khi sinh thấp so với trẻ sơ sinh được hình thành tự nhiên.
Trong IVF tinh trùng của người đàn ông và trứng của phụ nữ được kết hợp trong một thí nghiệm món ăn. Sau khi thụ tinh, phôi kết quả sau đó được chuyển sang tử cung của phụ nữ để phát triển tự nhiên. Một thủ tục IVF đặc biệt được gọi là tiêm tinh trùng nội bào tử cung (intracytoplasmic sperm injection – ICSI), nơi mà tinh trùng được tiêm trực tiếp vào trứng, cũng có thể được sử dụng cho tình trạng vô sinh trầm trọng ở nam giới.
Các phác đồ ART, bao gồm IVF, làm tăng nguy cơ sinh nhiều lần bởi vì một số phôi thai nhi thường được truyền sang tử cung cùng một lúc để tăng khả năng mang thai thành công. Nhưng thực tế này gây nhiều tranh cãi vì nhiều trường hợp sinh có tỷ số trẻ nhẹ cân, khiến trẻ sơ sinh có nguy cơ bị khuyết tật ngắn và dài hạn và thậm chí tử vong. Tuy nhiên, trong một nghiên cứu mới, các nhà nghiên cứu với các Trung tâm Kiểm soát Bệnh tật Hoa Kỳ đã phát hiện ra rằng ngay cả trẻ ART sinh ra một mình cũng có nguy cơ sinh con nhẹ cân gấp 2,6 lần so với trẻ sơ sinh được sinh tự nhiên.
Trong nghiên cứu khác, các nhà nghiên cứu Úc đã phát hiện ra rằng khoảng 9% trong số 301 trẻ IVF được nghiên cứu có các dị tật bẩm sinh, như rung tim, còi cọc, hội chứng Down và vòm miệng, so với 4,2% trong số 4.000 đứa trẻ tự nhiên được nghiên cứu. Rủi ro vẫn còn tăng gấp đôi khi nhiều trường hợp sinh đẻ không được xem xét.
Những nghiên cứu trước đây cũng như những nghiên cứu trước đây đã không thể xác định liệu lý do có nguy cơ cao về cân nặng khi sinh và dị tật bẩm sinh có liên quan đến khả năng vô sinh tiềm ẩn hay các thủ tục và thuốc được sử dụng để vượt qua nó.
Đối với nhiều người ủng hộ sinh sản được hỗ trợ, kết quả của các nghiên cứu này không nhất thiết phải đáng sợ, nhưng yên tâm. Họ nhìn vào họ và ăn mừng rằng hơn 90% trẻ sơ sinh tử cung được sinh ra khỏe mạnh. Nhưng bất kể việc giải thích con số, các cặp vợ chồng tìm kiếm sự giúp đỡ về khả năng sinh sản cần xem xét những rủi ro này.
Tinh thần và tinh trùng
Hình dạng tinh trùng của người đàn ông là thước đo mức sinh tốt nhất, theo một nghiên cứu gần đây về Tạp chí Y học New England .
Các nhà nghiên cứu từ mạng lưới hợp tác quốc gia về SKSS đã tìm thấy cấu trúc tinh trùng tốt nhất là một cái đầu hình bầu dục và đuôi dài thẳng. Những tinh trùng có hình thù dị thường – những con có đầu rất lớn hoặc nhỏ, hoặc đuôi có xoắn và cuộn dây – không thể bón phân trứng. Tổ chức Y tế Thế giới (WHO) đưa ra các tiêu chuẩn về các phép đo tinh dịch bình thường, nhưng các hướng dẫn về số lượng chất lượng tinh dịch cho thấy khả năng sinh sản đã thay đổi trong suốt những năm qua và đã không chứng minh được mình đang thử nghiệm kỹ lưỡng.
Những người đàn ông trong nghiên cứu có xu hướng vô sinh hơn nếu ít hơn 9 phần trăm tinh trùng của họ có hình dáng tốt, trong khi họ có nhiều khả năng sinh sản nếu có hơn 12 phần trăm tinh trùng của họ trông bình thường.
Mặc dù không có phương pháp chắc chắn để chẩn đoán mức sinh, những phát hiện này về tinh trùng có hình dáng có thể giúp chuẩn hóa các tiêu chí của WHO.
Hormone Cấp dự báo tốt nhất về thành công thuốc trong điều trị Ectopic Mang thai
Tỷ lệ mang thai ngoài tử cung đã tăng mạnh từ những năm 1970. Một số phụ nữ có nguy cơ cao bị mang thai ngoài tử cung – ví dụ như phụ nữ hút thuốc, hoặc đã trải qua phẫu thuật vùng chậu trước đó, hoặc sử dụng Vòng xoắn trong quá khứ và những người có tiền sử vô sinh. Thai ngoài tử cung xảy ra khi một phôi bắt đầu phát triển bên ngoài tử cung, thường là trong ống dẫn trứng. Điều này rất khó khăn về bản chất. Phôi thai hiếm khi bình thường và không thể tiếp tục mang thai. Tình trạng này cũng đe dọa sức khoẻ của người phụ nữ. Nếu thai ngoài tử cung không bị phát hiện, ống dẫn trứng có thể vỡ và người phụ nữ có thể bị chảy máu trong. Nếu nó không được phát hiện sớm, có thể gây tổn hại cho cơ quan sinh sản của phụ nữ mà có thể thỏa hiệp sinh sản của mình. Triệu chứng của một thai ngoài tử cung có thể bao gồm chảy máu âm đạo, đau bụng dày, hoặc đau ở một bên; tuy nhiên, thai ngoài tử cung có thể không đau hoặc chỉ liên quan đến chuột rút nhẹ.
Thai ngoài tử cung thường được điều trị bằng phẫu thuật, xâm lấn và mang một số rủi ro. Cách tiếp cận khác là sử dụng một loại thuốc gọi là methotrexate. Methotrexate được sử dụng như là một phần của liệu pháp ung thư vì nó cản trở sự trao đổi chất của các tế bào phát triển nhanh. Trong trường hợp thai ngoài tử cung, thuốc ngăn ngừa tế bào phôi nhân nhân. Mặc dù có những lợi ích rõ ràng trong điều trị thai ngoài tử cung (không có nguy cơ phẫu thuật, thời gian phục hồi nhanh hơn, và có thể bảo vệ tốt hơn khả năng sinh sản) nhưng hiệu quả không phải lúc nào cũng hiệu quả và đôi khi cần phẫu thuật.
Các nhà nghiên cứu từ Đại học Tennessee, Memphis, gần đây đã làm một nghiên cứu để xác định những yếu tố có thể giúp dự đoán liệu điều trị methotrexate sẽ thành công hay không. Họ theo dõi 350 phụ nữ mang thai ngoài tử cung được cho dùng thuốc; 320 phụ nữ được điều trị thành công. Sau khi so sánh các yếu tố khác nhau, chẳng hạn như kích thước của phôi và sự hiện diện của chất lỏng trong khoang bụng, các nhà nghiên cứu xác định rằng mức độ của một hormone sản sinh trong thời kỳ mang thai là yếu tố quan trọng nhất để xác định liệu liệu điều trị bằng thuốc có thành công hay không. Hormon, được gọi là gonadotropin sừng (HCG) của người, được sản sinh bởi nhau thai và giúp đảm bảo sản xuất progesterone, do đó bảo vệ thai kỳ. (Đó là nội tiết tố được đo trong các thử nghiệm mang thai ở nhà.) Mức cao hormon cho thấy phôi vẫn đang phát triển và phát triển. Điều trị bằng methotrexate đã thành công hơn ở phụ nữ có nồng độ HCG 15.000 hoặc thấp hơn. Điều quan trọng cần lưu ý là phụ nữ trong nghiên cứu này có thai ngoài tử cung rất sớm và không có dấu hiệu chảy máu trong.
Thai ngoài tử cung có thể là một trải nghiệm đau đớn cả về tình cảm và thể chất. Điều trị bằng methotrexate, chứ không phải phẫu thuật, có thể là một phương pháp ít chấn thương hơn để giải quyết vấn đề này.
Tỷ lệ sinh sản mới Ovidrel (R) dự kiến sẽ đạt được thị trường trong năm 2001
Ovidrel (R) – thuốc thụ tinh đầu tiên có chứa gonadotropin sởi tái tổ hợp của con người – đã được phê chuẩn để chích dưới da. Nếu tất cả đều đi theo kế hoạch, Ovidrel (R) sẽ có sẵn để sử dụng cho bệnh nhân vào năm 2001.
Trong 40 năm qua, gonadotropin của màng sinh dục ở người, được lấy từ nước tiểu của phụ nữ mang thai, là chế phẩm hoóc môn duy nhất có sẵn trên thị trường để giúp kích thích sự rụng trứng ở phụ nữ có vô sinh do nạo phá thai. Trong 20 năm qua, gonadotropin sởi màng phổi (uHCG) của con người đã được sử dụng để thúc đẩy sự trưởng thành cuối cùng của trứng trong buồng trứng của phụ nữ đang trải qua các công nghệ sinh sản được hỗ trợ như thụ tinh trong ống nghiệm. Các chế phẩm thương mại của uHCG đã gặp phải sự không thống nhất theo từng đợt, điều này có thể dẫn đến các phản ứng khác nhau – không chỉ từ bệnh nhân đến bệnh nhân mà còn trong vòng một bệnh nhân từ chu kỳ chu kỳ. Ngược lại, Ovidrel có độ tinh khiết cao, có nghĩa là độ chính xác và độ bền của nó có thể được đo chính xác, và nó có thể được sản xuất đồng nhất. Theo một nghiên cứu gần đây, Ovidrel cũng hiệu quả như uHCG về số lượng trứng được sản xuất ở phụ nữ. Tuy nhiên, khi sản xuất trứng trưởng thành, Ovidrel (R) được tìm thấy hiệu quả hơn.
Một lợi thế rõ ràng khi sử dụng Ovidrel là thực tế là phụ nữ trong nghiên cứu có khả năng dung nạp tốt hơn ở địa phương để tiêm. Việc tiêm uHCG phải được tiêm bắp (tiêm sâu, đòi hỏi kim dài) thay vì chỉ dưới da, như yêu cầu của Ovidrel (sử dụng kim tiêm tương tự như tiêm insulin). Đối với phụ nữ trong nghiên cứu, việc sử dụng uHCG có khả năng gây ra các phản ứng phụ nhiều hơn gấp bốn lần, như đau, viêm và bầm tại chỗ chích khi so sánh với tiêm dưới da của Ovidrel. Ngay cả những phụ nữ bị phản ứng bất lợi ở địa phương với uHCG cũng có thể dung nạp được thuốc tiêm Ovidrel tốt hơn. Khả năng dung nạp của Ovidrel ở phụ nữ rõ ràng là một điểm cộng trong điều kiện thoải mái và dễ sử dụng, ngoài lợi ích lâm sàng của nó.
Cập nhật tháng 10 năm 2000
Lợi ích của việc nghỉ ngơi trên giường sau khi thụ tinh trong tử cung
Một nghiên cứu ngẫu nhiên được tiến hành ở Quebec, Canada, là người đầu tiên chứng minh rằng việc nghỉ ngơi sau khi thụ tinh trong tử cung (IUI) làm tăng tỷ lệ thụ thai thành công. Trong số 116 cặp vợ chồng được lựa chọn tham gia nghiên cứu, 95 người đã hoàn thành (tất cả những người được chẩn đoán là “vô sinh” không giải thích được). Những phụ nữ này đều dưới 38 tuổi, được rụng trứng và có ống dẫn trứng mở. Đàn ông tất cả đều có phân tích tinh dịch bình thường. Các cặp vợ chồng đã trải qua vô sinh trong khoảng một đến ba năm và được phân ngẫu nhiên thành hai nhóm.
Bệnh nhân trong mỗi nhóm được điều trị, sàng lọc và dùng cùng một liều cùng một lúc trong chu kỳ, tối đa là ba chu kỳ điều trị. Bệnh nhân nhóm I được phép đứng dậy ngay sau khi IUI, trong khi bệnh nhân nhóm II được yêu cầu nằm trên lưng sau 10 phút sau khi làm thủ thuật. Nhóm I bao gồm 40 cặp vợ chồng; bốn phụ nữ trong nhóm này đã mang thai. Nhóm II gồm 55 cặp vợ chồng; 16 phụ nữ trong nhóm này có thai.
Các nhà nghiên cứu không chắc chắn chính xác tại sao 10 phút nghỉ ngơi của giường lại có sự khác biệt về tỷ lệ mang thai giữa hai nhóm. Một lý do họ đưa ra là đứng và di chuyển xung quanh sau khi IUI có thể khiến hầu hết tinh trùng bị tống ra khỏi tử cung và âm đạo. Các nhà điều tra nghiên cứu không thể nói chỉ có bao nhiêu phần còn lại trên giường là “tốt nhất” nhưng tin rằng 10 phút dường như là đủ. Họ cũng gợi ý rằng 10 phút nghỉ ngơi sau khi quan hệ tình dục cũng có thể làm tăng cơ hội thụ thai. Dưới ánh sáng của những phát hiện này, các nhà nghiên cứu khuyến cáo rằng 10 phút nghỉ ngơi sau khi IUI trở thành tiêu chuẩn thực hành